※本記事掲載の画像はイメージです。実際と異なることがあります。
※本記事掲載の画像はイメージです。実際と異なることがあります。
「親の介護、何から始めればいいんだろう」――そう検索した瞬間のあなたの胸の内、たぶん私には少し分かります。1年前の私が、まったく同じ気持ちでスマホを握りしめていたからです。
申し遅れました。65歳のヒロと申します。元ITエンジニアで、定年後はAIと投資で生計を立てながら、母の介護と並走している人間です。1年前の春、それまで「いつかは来るだろうな」と漠然と思っていた親の介護が、ある日突然、私の目の前で始まりました。
結論から先にお伝えします。親の介護で最初にやるべきことは、たった一つです。お住まいの地域を管轄する「地域包括支援センター」に電話すること。これだけで、混乱の8割は解けます。市役所でも、病院でも、ましてや介護施設でもありません。地域版の介護よろず相談所、それが地域包括支援センターです。
本記事では、私自身が母の介護を始めて1年で歩いてきた道のりを、8つのSTEPに整理してお伝えします。完璧な準備ができている家族なんて、ほとんどありません。準備していなくても、頼れる仕組みは必ずあります。読み終えたとき、「明日、まず一本電話してみよう」と動き出せる――そんな記事を目指して書きました。
母の異変に最初に気づいたのは、大切なものをしまった場所を思い出せなくなっていることでした。銀行のカードや財布、ちゃんとどこかにしまってはあるのですが、しまう場所を時々変えてしまうらしく、本人も分からなくなって、私も一緒にあちこち探すことが何度かありました。
決定的だったのは、身の回りの整理整頓ができなくなっていたことです。以前の母は、きちんと場所を決めて整理する人でした。引き出しの中は仕切られ、鍋もフライパンも定位置に収まっていました。それが、いつの間にか崩れていました。冷蔵庫を開けると、同じ食材がいくつも入っていたり、買い物のレシートが食卓の上に積み重なっていたり。「あれ、なんでこんなに散らかっているんだろう」と、ふと違和感を覚えた瞬間を、今でも覚えています。
数年前から外出が減り、家に閉じこもる時間が増えていたことも一因だったのかもしれません。もっと外に連れ出して、刺激のある時間を作ってあげればよかった――今でも、そう思うことがあります。けれど、過ぎたことは戻りません。私たちにできるのは、「気づいたいま」から、何ができるかを考えることです。

【はじめに読んで下さい】(免責事項)
【免責事項】
1. 記事の内容について
本記事は、筆者(ヒロ)の実体験や調査をベースに構成していますが、読者の皆様に分かりやすく解説するため、また筆者の家族・親族・関係者のプライバシーを保護するため、地名・施設名・金額・時期・人物の細部などを一部ぼかしたり、一般的な事例を織り交ぜたりしています。すべての記述が筆者の個人的な事実そのままとは限りません。
2. 情報の正確性について
掲載している情報(制度・手続き・商品・サービス内容、IT機器の仕様や設定手順など)は、執筆時点での正確性を期しておりますが、その後の法改正・制度変更・アップデート等により、最新性や完全性を保証するものではありません。
3. 健康・介護・成年後見に関する情報について
介護保険サービスの利用条件、健康保険の給付、医療費の自己負担額、要介護認定、成年後見制度の運用などは、お住まいの自治体、ご本人の要介護度、世帯の所得状況等によって大きく異なります。実際のご判断にあたっては、管轄の市区町村(介護保険窓口)、地域包括支援センター、主治医、ケアマネジャー、家庭裁判所、弁護士・司法書士等の専門家にご自身の状況をご相談ください。
4. 税金・年金・相続等の手続きについて
税金や社会保険料の計算、年金、各種公的手続き、相続手続き(遺産分割・相続税申告・不動産や預貯金の名義変更等)は、お住まいの自治体やご家族の状況によって大きく異なります。実際の手続きにあたっては、管轄の市区町村役場、税務署、年金事務所、法務局、ハローワーク等の窓口、または税理士・社会保険労務士・司法書士・行政書士・弁護士等の専門家にご相談の上、進めていただけますようお願いいたします。
5. お金・資産運用に関する情報について
退職金の運用、預貯金の管理、保険の見直し、固定費の節約等のお金に関する情報は、ご自身のライフプランや資産状況、リスク許容度によって適切な選択が大きく異なります。実際の判断にあたっては、金融機関の窓口や公認ファイナンシャルプランナー(CFP/AFP)等の専門家にご相談の上、ご自身の判断と責任において進めてください。なお、本記事は特定の金融商品への投資を勧誘・推奨するものではありません。
6. 外部リンク・アフィリエイトについて
当ブログには、外部サイトへのリンクやアフィリエイトプログラムによる商品リンクが含まれる場合があります。リンク先のサイトで提供される情報・サービス・商品等について、筆者は一切の責任を負いません。
7. 損害等の責任について
当ブログをご利用になったこと、または掲載情報に基づいて読者様が起こされた行動により、いかなる不利益や損害(金銭的損失を含む)が生じた場合におきましても、筆者は一切の責任を負いかねますのであらかじめご了承ください。
1. 親の介護は、ある日突然始まる

親の介護というものは、不思議と「ある日突然始まった」と感じる人が圧倒的に多いものです。事前にアラートが鳴って、カウントダウンしてくれるわけではありません。気づいたときには、もう走り出しています。

うちもそうだったわ。お正月に実家に行ったら、母がコンロの火を消し忘れていて。あの時はゾッとしたわよ…。

そうなんですよ、テルさん。「予兆はあったけど、気づいたときには始まっていた」――これが大半のケースです。だからこそ、準備できていなくても自分を責めないでくださいね。
1.1 突然訪れる4つのトリガー

親の介護が「現実」に変わる瞬間は、おおむね次の4つのパターンに集約されます。私の周りの同世代と話していても、ほぼこの4つのいずれかでした。
- 入院連絡:転倒して骨折、脳梗塞、心筋梗塞などで親が病院に運ばれる。退院前の家族面談で「介護が必要です」と告げられる
- 異変の自覚:物忘れの急激な進行、火の消し忘れ、徘徊、財布や通帳の紛失頻発。「これはおかしい」と気づく
- 退院時の宣告:入院していた親について、医師から「自宅に戻すには介護が必要です」とソーシャルワーカーを交えて伝えられる
- 兄弟姉妹からの連絡:実家近くに住む兄弟から「お母さん、もう一人で生活させるのは無理だと思う」と切り出される
4つのトリガーに共通するのは、準備期間がほぼゼロだということです。本でじっくり勉強する時間も、誰かに段取りを聞いて回る余裕もありません。だから、検索窓に「親の介護 何から」と打ち込むことになるわけです。
1.2 「準備不足」を責める必要はない

検索しているあなたが、いま心の中で唱えている言葉を、私は知っているような気がします。「もっと早く、親が元気なうちに準備しておけばよかった」――この後悔ですよね。
言わせてください。準備できていた家族なんて、ほぼいません。私自身、長年エンジニアとして「事前準備」を重んじる仕事をしてきた人間ですが、母の介護に関しては、ほぼゼロからのスタートでした。介護保険の仕組みも、要介護認定の流れも、ケアマネさんの存在すら、よく分かっていませんでした。
そして、それでもなんとかなりました。なぜなら、準備していない人のための仕組みが、すでに用意されているからです。日本の介護保険制度は、「家族が突然介護に直面する」ことを前提に設計されています。最初の電話一本から、必要な情報が順次提供される導線が整っています。だから、自分を責める必要はないのです。
1.3 介護は「対応」から始まり、「設計」へ移る

介護生活には、大きく2つのフェーズがあります。最初の数週間は「対応」フェーズです。とにかく目の前の事態を回す時期で、書類を集めたり、電話をかけたり、病院に行ったりで日々が過ぎていきます。冷静に長期計画を立てるどころではありません。
1〜2ヶ月後から、ようやく「設計」フェーズに入ります。ケアマネジャーが決まり、介護サービスが動き出し、生活リズムが見えてくる時期です。ここからが本当の意味での「介護生活のスタート」と言えるでしょう。
本記事は、この「対応」と「設計」の両方をカバーします。今あなたが「対応」フェーズの真っ只中にいるなら、まず最初の3つのSTEPを読んで動いてください。「設計」を考える余裕が出てきたら、後半のSTEPもじっくり読んでもらえれば十分です。
2. STEP1 まず親の状態を観察し、家族で共有する

「すぐに地域包括支援センターに電話を」と先ほどお伝えしました。その通りなのですが、電話する前にひと呼吸置いて、親の状態を整理してメモにする時間を持ってください。これは元ITエンジニアの私からの、ささやかなアドバイスです。情報が整理されているだけで、その後の動きが格段にスムーズになります。
2.1 観察すべき5つのチェックポイント

観察と言っても、難しいことはありません。次の5つの観点で、親の現状を1日〜数日かけて見てみてください。
- ① 日常生活動作(ADL):トイレ、入浴、食事、着替え、移動。一人でできているか
- ② 認知機能:物忘れの頻度、会話の噛み合い、徘徊や不穏な言動の有無
- ③ 健康状態:服薬の管理、通院の状況、最近の体重変化
- ④ 経済管理:通帳・財布・郵便物がきちんと扱えているか
- ⑤ 住環境:家の中の片付き具合、冷蔵庫の中身、段差や危険箇所
このうち、特に重要なのが⑤の住環境です。本人は「困っていない」と言うことが多いですが、家の中を見れば事実は語ってくれます。冷蔵庫を開けたら同じ食品がいくつも詰まっていた、流しに使っていない調理器具が積み上がっていた、トイレに紙が散らばっていた――そういう「無言のサイン」を見つけてあげてください。
2.2 観察した内容をメモにまとめる

気づいたことは、その場でスマホのメモアプリに記録しておきましょう。日付付きで、簡単で構いません。「○月○日:冷蔵庫に同じ豆腐が3つ入っていた」「○月○日:薬を飲み忘れていた」――この程度の粒度で十分です。
このメモは、後で地域包括支援センターでの相談、主治医意見書の作成、認定調査と、何度も役立ちます。記憶だけで話そうとすると、肝心なことを忘れたり、事実が混同したりするものです。エンジニアの世界には「ログを取れ、ログを取れば後で必ず救われる」という格言がありますが、介護の世界も同じだと感じています。
2.3 兄弟姉妹・配偶者と最初の情報共有を

観察メモができたら、家族の中で最初の情報共有をしてください。兄弟姉妹がいる方も、いない方も、「自分一人で抱え込まない」最初の動きとして、これは重要です。
おすすめはLINEのグループを作って、メモの内容を写真や文字で送ること。電話だと感情が乗ってお互い疲れますし、口頭の話は後で「言った・言わない」になりがちです。文字なら、各自の都合の良い時間に読めますし、後で見返すこともできます。

LINEグループ作ればいいじゃん。なんでそんなに迷ってるの?

タケシくん、それなんですよ。文字で残すだけで、後の揉め事がぐんと減ります。私の世代だと「電話か直接会って話す」が常識ですが、ここはタケシくん世代の方が一枚上手ですね。
初期共有のコツは、「いきなり結論を求めない」こと。「お母さんを施設に入れるかどうか、決めたい」と切り出すと、確実に揉めます。最初は「最近こういうことがあって、ちょっと心配している」という事実共有から始めて、相手の反応を見ながら徐々に話を広げていくのが平和です。
3. STEP2 最初の電話は地域包括支援センターへ

親の介護で最初に連絡すべき場所は、「地域包括支援センター」です。市役所でも、病院でも、ケアマネジャーが所属する事業所でもありません。これは断言できます。理由は、地域包括支援センターが「介護の総合相談窓口」として、すべての導線の起点になるよう設計されているからです。
3.1 地域包括支援センターとは何か

地域包括支援センターは、各市区町村に必ず設置されている公的な相談窓口です。中学校区に1ヶ所程度の密度で配置されているので、お住まいの近くに必ず存在します。私はこれを「地域版の介護よろず相談所」と呼んでいます。
センターには次の3種類の専門職が配置されており、ワンストップで対応してくれます。
- 主任ケアマネジャー:介護全般の相談、ケアプランの相談、ケアマネ事業所の紹介
- 社会福祉士:成年後見、虐待、権利擁護に関する相談
- 保健師(または看護師):健康・医療に関する相談、認知症の早期対応
相談はもちろん無料です。何度かけても無料です。営業電話のように勧誘されることもありません。公的機関ですから、特定の事業者を強く推されることもなく、中立的に話を聞いてくれます。
3.2 お住まいの地域包括支援センターの探し方

注意点が一つあります。連絡すべきは「親が住んでいる住所を管轄するセンター」です。あなたの住所ではありません。実家が離れている場合は特に気をつけてください。
「○○市 地域包括支援センター」で検索すると、市区町村のホームページに一覧が出ます。住所別の管轄表が用意されている自治体がほとんどです。
調べる時間がなければ、市役所の代表電話に「親の介護のことで相談したい」と伝えれば、担当センターを案内してくれます。
平日の午前中が比較的つながりやすい時間帯です。「親の介護のことで相談したいのですが」と切り出せば、それで会話は始まります。
3.3 電話前に準備しておくこと

電話の前に、メモ帳を1枚用意しておくと安心です。職員が次々と質問してくれますから、答えながら聞きながら書く――そんなイメージです。あらかじめ用意しておきたい情報は次のとおりです。
- 親の氏名・生年月日・現住所・電話番号
- 親の現在の困りごと(STEP1で作ったメモがそのまま使える)
- かかりつけ医がいれば、医院名と医師名
- あなたの氏名・続柄・連絡先・親との同居/別居の別
「うまく説明できなかったらどうしよう」と心配しなくて大丈夫です。職員はこういう相談を毎日受けているプロですから、こちらが思い出せないことは質問で引き出してくれます。
3.4 私が初めて地域包括支援センターに電話した日のこと

母の様子がおかしいと感じ始めて、しばらく一人で抱え込んでいた時期がありました。「身内のことを、よく知らない他人に話していいのだろうか」「大事になりそうで怖い」「相談したら最後、もう後戻りできない気がする」――今思えば、何を恐れていたのか分からないような心配ばかりが、頭の中をぐるぐると回っていました。
意を決して、ネットで管轄の地域包括支援センターを調べ、電話をかけました。受話器の向こうで呼び出し音が鳴っている数秒間、心臓がどきどきしていたのを覚えています。
電話に出てくれた女性の職員さんは、私のたどたどしい説明を、最後までゆっくり聞いてくれました。一通り話し終えると、こう言われました。「公共機関は、もっと利用してください」――この一言で、肩の力が抜けたのを今でも覚えています。「あ、相談していい場所だったんだ」と、ようやく腑に落ちました。
その後、職員さんは今後どう動けばよいかを順を追って教えてくれました。要介護認定の申請のこと、ケアマネジャーのこと、利用できる介護サービスのこと。私が想像していた「いきなり書類の山が押し寄せてくる」感じはまったくなく、「次にこれをやってみてください」と一つずつ手渡される感覚でした。
ただ、ひとつ正直に書いておくと、本人――母は「そういう所に話さないでくれ」と相談を拒否しました。プライドのある人だったので、自分の状態を他人に知られることが受け入れられなかったのだと思います。しばらくは、私と地域包括支援センターだけで話を進めることになりました。同じような状況になる方は珍しくないようなので、もし親御さんが拒否されても、家族だけで相談を進められる仕組みになっていることは知っておいてください。
振り返って思うのは、「もっと早く電話すればよかった」ということです。一人で抱え込んでいた数週間は、何の役にも立っていなかった。電話一本で世界が変わるなら、悩む時間がもったいなかったな、と。
3.5 電話のハードルの正体

多くの方が「電話する前」で立ち止まります。私もそうでした。このハードルの正体を、少し分解してみましょう。
- 「身内のことを話していいのだろうか」という守秘の不安
- 「大事になりそうで怖い」という事態が動く恐怖
- 「うまく説明できないかも」という準備不足の引け目
- 「親に怒られるかも」という本人への気兼ね
これらはすべて、電話する前にしか存在しません。電話してみると、職員は淡々と、しかし温かく対応してくれて、「相談しただけで何かが勝手に始まる」ようなことはまったくありません。あくまで主体はあなたで、職員は伴走者という立場です。

電話するのって、なんか勇気いるわよね。受話器の前で何度も深呼吸しちゃいそう。

分かりますよ、その気持ち。私も電話の前で受話器を見つめていた時間がありました。でも、かけてみると拍子抜けするくらい普通に話を聞いてくれます。最初の一歩を踏み出した自分を、後で必ず褒めたくなりますよ。
4. STEP3 要介護認定を申請する

地域包括支援センターと話をすると、自然な流れで「要介護認定」の申請が話題に上がります。これは介護保険サービスを使うための、いわば「資格取得手続き」です。介護保険料を払っていたとしても、認定が下りていないとサービスは使えません。
4.1 要介護認定とは

要介護認定とは、「介護がどの程度必要か」を市区町村が公的に判定する制度です。判定区分は、軽い順に次の7段階に分かれています。
| 区分 | 状態のイメージ |
| 要支援1 | 日常生活はほぼ自立、見守りや一部介助が必要 |
| 要支援2 | 立ち上がり・歩行に少し介助が必要 |
| 要介護1 | 立ち上がり・歩行に介助、認知機能の低下あり |
| 要介護2 | 排泄・入浴に部分介助が必要 |
| 要介護3 | 排泄・入浴に全介助、認知症の症状目立つ |
| 要介護4 | 日常生活全般に介助が必要 |
| 要介護5 | 寝たきり、ほぼすべての行動に介助 |
区分が上がるほど、利用できる介護サービスの上限額(区分支給限度額)も上がります。逆に言うと、認定区分が低いと利用できるサービスが限られるので、認定調査では「いつもの状態」を正確に伝えることが大切です。これは後ほど触れます。
4.2 申請の手続きと必要書類

申請は、本人または家族が市区町村の介護保険課窓口で行います。地域包括支援センター経由で代行申請してもらうことも可能なので、平日に役所に行く時間が取れない方は、こちらをお願いするとよいでしょう。
- 要介護認定申請書(窓口でもらえる、自治体ホームページからダウンロードも可)
- 介護保険被保険者証(65歳以上の方には自動的に郵送されている)
- マイナンバーカードまたは通知カード
- かかりつけ医の医院名・医師名(主治医意見書を依頼するため)
主治医意見書は、かかりつけ医が市区町村の依頼を受けて作成する書類です。本人が意見書のために特別に通院する必要はなく、自治体側から医師に直接依頼書が送られる仕組みになっています。かかりつけ医がいない場合は、地域包括支援センターに相談すれば、医師の紹介もしてもらえます。
4.3 認定調査で聞かれる74項目

申請後、認定調査員が自宅(または病院・施設)を訪問し、本人と直接話をしながら全74項目をチェックします。所要時間はおよそ1時間程度です。
認定調査の74項目(参考:もっと知りたい方へ)
認定調査の74項目は、大きく次の5分野に分かれています。
- 身体機能・起居動作(13項目):麻痺、関節の動き、寝返り、起き上がり、立ち上がり、歩行、視力、聴力 など
- 生活機能(12項目):食事摂取、排尿、排便、口腔清潔、洗顔、整髪、着脱、外出頻度 など
- 認知機能(9項目):意思の伝達、記憶、生年月日、短期記憶、自分の名前、今の季節、場所の理解 など
- 精神・行動障害(15項目):被害妄想、作話、幻視幻聴、感情の不安定、昼夜逆転、徘徊 など
- 社会生活への適応(6項目):薬の内服、金銭管理、日常の意思決定、集団への適応、買い物、簡単な調理 など
このほかに「特別な医療」「日常生活自立度」が付加されます。詳細は厚生労働省のホームページで確認できます。
ここで一つ、大事なお願いがあります。家族は必ず認定調査に同席してください。本人だけだと、いわゆる「他人がいると元気に振る舞ってしまう」現象――これは私たちの世代特有の見栄かもしれません――が起きて、実態より軽い区分が出てしまうことがあります。

うちの母、たぶん見栄っ張りだから「全部できます!」って答えそう…。

あるあるです。だから家族が同席して、「実際は週に3回は失敗しています」とか「最近は服薬を忘れてしまいます」と、客観的な事実を補足してあげるんです。本人が気を悪くしないよう、後でフォローはしますけどね。
4.4 私の母が要介護認定を受けるまでの実際の日数
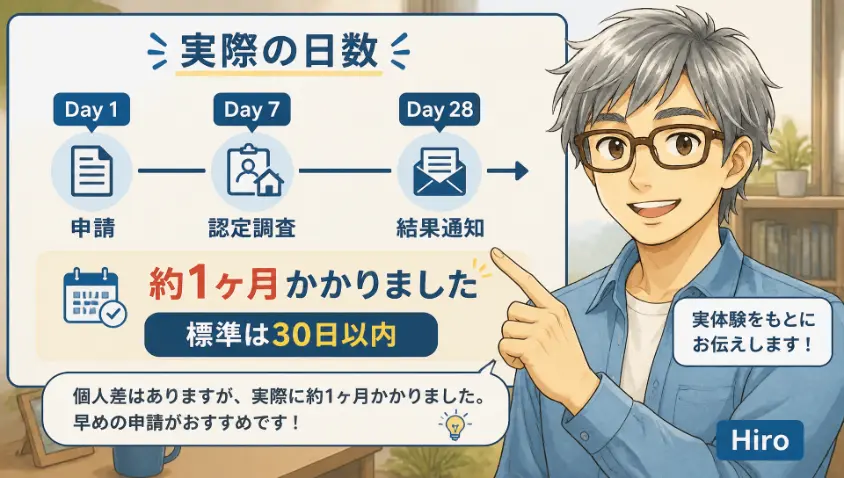
「認定までには30日程度かかる」と教科書には書かれています。これは概ねその通りなのですが、現実には少しズレがあります。私の母のケースをそのままお伝えします。
申請したのは、母の体調がさらに悪化して入院することになった時期でした。市区町村に申請書を出してから、認定調査員が母と話をしてくれたのは、ちょうど10日後です。教科書通りなら申請から1〜2週間で調査と書かれているので、ほぼスケジュール通りでした。
その時、母は体調を崩して入院していたので、調査員が病院まで足を運んでくれました。その日は私自身が立ち会えず、調査の詳しい様子は分かりません。後で看護師さんから「無事に終わりましたよ」と聞いただけです。これが地味に不安でした。本人がどう答えたのか、家族の補足説明はできなかった――でも、調査員はプロですし、入院中の状態が等身大の母だったとも言えます。
主治医意見書は、入院していた病院の医師が書いてくれました。これも特に追加の手続きは必要ありませんでした。市区町村から病院に直接依頼書が送られ、医師が記入して返送してくれる――そういう流れです。
そして、認定結果が手元に届いたのは、申請から約40日後でした。教科書の「30日程度」より少し長め、というのがリアルな数字です。理由は、調査と主治医意見書がそろってから、市区町村の介護認定審査会で合議されるまでに、2〜3週間かかるからだそうです。
結果待ちのこの30日間、家族としては、何もできない無力感の中にいる時間でもありました。でも、後から振り返ると、この間にもできることはあったのです。次の項目で説明します。
4.5 認定結果が出るまでの間にできること

認定結果が出るまでの30〜40日、ただ待っているだけではありません。次の3つは並行して進められます。
- 暫定プランで先行的にサービスを使う:ケアマネと相談すれば、認定が下りる前提で介護サービスを開始できます。後で認定結果が出れば、自己負担分の精算が行われます
- ケアマネジャー候補を探す:認定が下りてから慌てて探すより、結果待ちの間に候補を絞っておくと動きが早い
- 家族会議の準備:認定区分によって取れる選択肢が変わります。複数のシナリオを家族で共有しておくと、結果が出てからの議論がスムーズです

え、40日も待つの?マジで何もできないってこと?

そう思いますよね。でも実は、暫定プランで先にサービスを使い始められるんですよ。困っている人を待たせない仕組みが、ちゃんとあるんです。
5. STEP4 ケアマネジャーを選ぶ

要介護認定が下りたら、いよいよ介護生活の本番です。そして、本番の質を大きく左右するのがケアマネジャー(介護支援専門員)の選定です。私の経験から言うと、ここはじっくり選んでよい場面です。
5.1 ケアマネジャーとは何をしてくれる人か

ケアマネジャーは、介護生活全体の「主治医」のような存在です。具体的には次のような役割を担ってくれます。
- ケアプラン(介護サービス計画書)の作成:本人と家族の希望を聞き、最適なサービス組み合わせを設計
- 介護サービス事業者との調整:ヘルパー、デイサービス、訪問看護などの事業者と契約・調整
- 家族の相談窓口:制度の最新情報、困りごと、不安への対応
- 月1回程度のモニタリング訪問:本人の状態変化を確認し、ケアプランを見直す
ケアマネへの費用は、利用者の自己負担はありません。介護保険から全額支払われる仕組みです。だから、安心してじっくり相談ができます。
5.2 ケアマネジャーの探し方

ケアマネジャーは、「居宅介護支援事業所」という事業所に所属しています。地域包括支援センターに相談すると、地域の事業所一覧をもらえますし、ホームページにも掲載されています。
地域包括支援センターから、親の住所を管轄する居宅介護支援事業所の一覧をもらいましょう。
各事業所のホームページや、ご近所での評判を確認します。地域包括支援センターの職員に「この事業所の評判は?」と直接聞くのも良い方法です。
1ヶ所に絞らず、2〜3ヶ所の事業所に問い合わせて初回面談をしてみるのもアリです。比較してから決めると後悔が少なくなります。
5.3 信頼できるケアマネを見極める3つのポイント

初回面談で、次の3つのポイントを意識して観察してみてください。
- ① 本人と家族の両方の話を聞いてくれるか:家族の意向だけ、または本人の意向だけに偏らず、両方の声を拾ってくれる人
- ② 専門用語を翻訳して説明してくれるか:「区分支給限度額」のような難しい言葉を、こちらが分かる言葉に置き換えて話してくれる人
- ③ LINEやメールでの連絡に応じてくれるか:緊急時に電話だけでは追いつきません。文字で連絡できるかは、長期的に効いてくる
逆に、「家族に過剰に同調する」「本人の意見を遮る」「業界用語を多用する」「電話以外の連絡を嫌がる」――こういうケアマネは、合わない可能性が高いです。違和感を覚えたら、無理に契約を急がなくて構いません。
5.4 私のケアマネ選定はこうだった

正直にお伝えすると、私のケアマネ選定は、自分で複数候補を比較して選ぶ、というセオリー通りの動きではありませんでした。母が入院していたという特殊事情があったからです。
結局、ケアマネジャーは地域包括支援センター・入院していた病院・市役所、この三者で連携して決まりました。私はほとんど候補を比較する余裕がなかったのですが、自宅で介護する場合と、施設に入所して介護する場合で、ケアマネ選定の進み方が違うようです。私の場合は、退院後の住まいが流動的だったため、三者で話し合って引き受けてくれる方を決めるという形になりました。
結果から言うと、これが幸運でした。決まったケアマネさんは、初回からとても丁寧な方で、本人の気持ちと、家族の事情の両方を、きちんとくみ取ってくれる人でした。母とゆっくり話してくれて、母が言葉にできない思いを引き出してくれましたし、私たち家族の負担にも気を配ってくれました。
こういうご縁は、こちらが100%コントロールできるものではありません。ただ、結果的に良いケアマネさんに出会えたのは、私の場合は本当に恵まれていたと思っています。三者で慎重に選んでくれた、という事実は、振り返って考えるとありがたいことでした。
5.5 合わないと感じたら変えていい

ここで一つ、大切なことをお伝えします。ケアマネジャーは途中で変更可能です。事業所そのものを変えることもできます。「最初に決めたら一生」ではありません。
変更を申し出るときは、まず地域包括支援センターに相談するのが穏やかです。「いまのケアマネさんと相性が合わない」「方針が私たちの希望と違う」と率直に話せば、新しい候補を紹介してくれます。直接、現在のケアマネに「変えたい」と告げる必要はありません。

ケアマネさんって、お医者さんみたいに変えていいの?なんか申し訳ない気がして…。

もちろん変えていいんですよ。介護は10年単位の長丁場ですから、合わない人と続ける必要はないんです。「申し訳ない」と思う必要もありません。プロのケアマネさんは、こういう変更を日常的に受けていますから。
6. STEP5 介護サービス(在宅 or 施設)を検討する

ケアマネジャーが決まり、認定区分が分かれば、いよいよ「どのサービスを、どう組み合わせるか」を考えるフェーズに入ります。介護サービスの選択は、大きく「在宅介護」と「施設介護」の二択から始まります。
6.1 在宅介護で使える主なサービス

在宅で介護を続ける場合、次のようなサービスを組み合わせて使うことになります。
| サービス名 | 概要 |
| 訪問介護 | ヘルパーが自宅を訪問し、生活援助・身体介護を行う |
| 訪問看護 | 看護師が自宅を訪問し、医療的ケアを提供 |
| デイサービス | 日帰りで施設に通い、入浴・食事・レクリエーション |
| デイケア | 日帰りで施設に通い、リハビリを中心に行う |
| ショートステイ | 短期間(数日〜1週間程度)施設に入所 |
| 福祉用具レンタル | 車椅子、介護ベッド、手すりなどを月額数千円でレンタル |
| 住宅改修 | 手すり設置、段差解消などに最大20万円の補助 |
これらを組み合わせて、ケアマネが本人の状態と家族の状況に合わせたケアプランを設計してくれます。
6.2 施設介護の主な選択肢
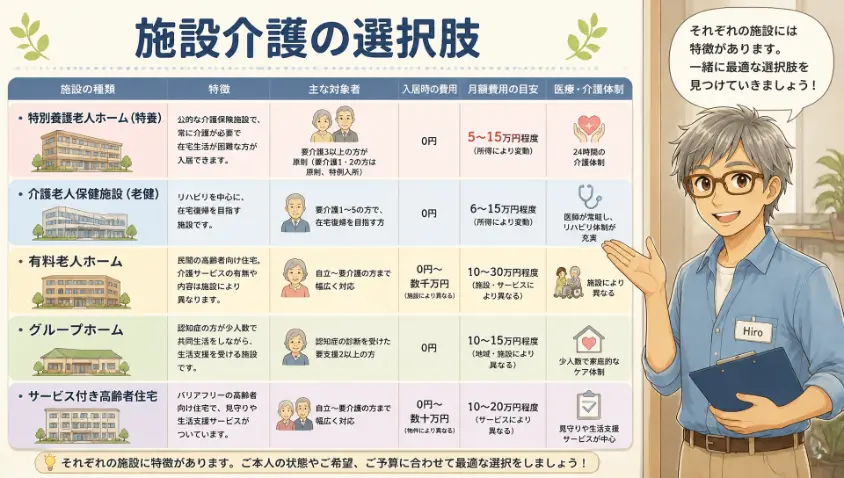
在宅での介護が難しい場合は、施設入居を検討します。施設にもいくつか種類があり、それぞれ性格が違います。
- 特別養護老人ホーム(特養):要介護3以上が原則。費用は安いが、地域によっては数年待ちの長い待機列がある
- 介護老人保健施設(老健):在宅復帰前提のリハビリ強化型。基本的に3〜6ヶ月程度の利用
- グループホーム:認知症の方向け。少人数で家庭的な環境。地域密着型
- 有料老人ホーム:費用は高めだが、選択肢が豊富。介護付き、住宅型、健康型に分かれる
- サービス付き高齢者向け住宅(サ高住):自立度が高い方向け。バリアフリー賃貸+見守りサービス
各施設には、入居条件・費用・サービス内容に大きな差があります。ケアマネに相談し、見学を重ねて、本人と家族で納得して決めるのが望ましい流れです。
6.3 在宅と施設、どう判断するか

「在宅か施設か」は、介護の悩みの中で最も多い問いの一つです。私自身、ずっとこの問題を考えてきました。明確な答えはありませんが、判断の軸はあります。
- 判断軸①:本人の意向――「自宅にいたい」「施設の方が安心」という本人の希望を一番に
- 判断軸②:家族の介護力――時間・体力・実家との距離を冷静に見積もる
- 判断軸③:経済状況――親の年金と貯蓄、家族からの補填可能額
- 判断軸④:医療的ケアの必要度――24時間の看護が必要なら在宅は厳しい
そして、これは大事なポイントですが、「最初は在宅、後に施設」という移行は普通にあります。最初から「最終的にどうするか」を決める必要はありません。状況の変化に合わせて、半年・1年単位で見直していくのが現実的です。

施設に入れるって、なんか冷たい感じがするんだけど。家族なら家で見てあげるべきじゃね?

タケシくん、その考え方は古いわよ。施設に入れることで本人も家族も穏やかになることがあるの。家で介護して家族が共倒れになったら、本末転倒でしょう?

テルさんの言うとおりです。在宅か施設かは、優劣ではなく適性の問題なんですよ。本人にとって、家族にとって、その時その時で最適な形を選べばいい――それが現代の介護の考え方です。
7. STEP6 家族会議で役割と費用を決める

介護の現実的な動きが見えてきたら、なるべく早い段階で家族会議を開きましょう。これを後回しにすると、後で必ず揉めます。揉めると、介護する側される側、家族みんなが疲弊します。
7.1 家族会議で決めるべき5つのこと

会議といっても、堅苦しいものではなく、LINEのビデオ通話などでも構いません。決めておきたいのは次の5つです。
- ① 主担当(情報集約役)は誰か:地域包括支援センターやケアマネとやりとりする「家族の窓口」を1人決める
- ② 費用負担の方針:原則は親のお金で。足りない分を兄弟でどう負担するか
- ③ 緊急時の連絡網:夜間・休日に親に何かあったとき、誰がどう動くか
- ④ 施設入居の判断者:在宅から施設へ移るとき、最終決定は誰がするか
- ⑤ 定期的な情報共有の方法:LINEグループ、月1のオンラインミーティングなど
すべてを最初から完璧に決める必要はありません。ただ、誰が主担当か、お金の方針はどうするか、この2つは早めに合意しておきたいところです。
7.2 家族会議でよく揉める3つのテーマ

家族会議は、しばしば感情的な対立に発展します。介護の世界で「あるある」とされる、揉めポイント3つを共有しておきます。
- 「自分は遠方だから何もできない」と言う兄弟――距離は事実なので責められない。代わりに金銭面で多めに負担する、月1回は連絡を取る、など別の貢献の形を見つけてもらう
- 「お金は出すから手は出さない」姿勢――それ自体は悪くない。ただし「全部任せた」では現場で動く人が疲弊する。意思決定だけは関わってもらう
- 「親の財産を当てにするな」という対立――特に相続を意識した発言は揉めの火種に。介護費用は基本「親本人のお金」で賄うことを大前提に
これらを未然に防ぐコツは、「事実とお金の話を、感情と切り離して、文字で共有する」ことです。エンジニア的に言えば、データとロジックで議論する場を、まず作るということ。感情論は、その後でも遅くありません。
7.3 兄弟姉妹がいない場合・関係が悪い場合

「うちは一人っ子なので、家族会議の相手がいない」「兄弟と疎遠で、頼れない」――そういう方も少なくありません。
その場合は、地域包括支援センターとケアマネを「擬似家族」として頼ることを意識してください。家族の代わりに、専門職という伴走者を増やすイメージです。さらに、必要に応じて社会福祉協議会、成年後見制度、地域のボランティア団体なども選択肢に入ります。
兄弟関係が悪い場合は、無理に協力を求めず、自分が主担当として動く覚悟を持つのが現実的です。ただし、その場合も「事実だけは共有しておく」ことを忘れないでください。後で「聞いてなかった」と言われると、相続時など別の場面で揉めます。LINEで一方的にでも、要点だけ送り続ける――これが私のおすすめです。

兄に話したら『お前が見ろ』って言われそうで怖いわ…。

テルさんの不安、よく分かります。でも黙っていると、もっとこじれます。LINEで事実だけ淡々と共有するところから始めてはどうでしょう。返信がなくても、送り続けてください。後で「知らなかった」と言わせないために。
8. STEP7 介護費用の見通しを立てる

「介護にいくらかかるのか」は、誰もが最初に気になるテーマです。結論から言うと、すべてを最初から準備する必要はありません。月単位の概算を把握しておけば、計画は十分に立てられます。
8.1 介護保険の自己負担額

介護サービスを利用すると、原則として1割の自己負担で済みます。一定所得以上の方は2割または3割負担になりますが、多くの方は1割です。
ただし、認定区分ごとに「区分支給限度額」が決まっていて、これを超えた分は全額自己負担になります。例えば要介護3の場合、月額約27万円までが介護保険適用で、それを超えた分は10割負担です。とはいえ、限度額を超えるほどサービスを使うケースは、現実にはそれほど多くありません。
8.2 在宅介護と施設介護の費用感

大まかな費用感を把握しておきましょう。下記はあくまで目安で、地域や利用内容によって幅があります。
| 形態 | 月額目安 | 備考 |
| 在宅介護(介護保険分) | 3〜10万円程度 | サービス利用量による |
| 特別養護老人ホーム | 8〜13万円程度 | 多床室〜ユニット型で差 |
| 介護老人保健施設 | 9〜14万円程度 | 原則3〜6ヶ月利用 |
| グループホーム | 12〜18万円程度 | 地域差あり |
| 有料老人ホーム | 15〜30万円程度 | 施設による幅大 |
これに加えて、親本人の生活費(食費・光熱費・医療費・雑費)が乗ります。在宅の場合は親自身の生活費がそのままかかり、施設の場合は施設の費用に食費が含まれることが多いです。
8.3 費用が足りない場合の選択肢

「親の年金だけでは足りない」「兄弟で分担しても厳しい」――そういう状況になったとき、頼れる制度があります。
- 高額介護サービス費:1ヶ月の自己負担が一定額を超えた場合、超過分が払い戻される
- 高額医療・高額介護合算制度:年間の医療費+介護費の合計が一定額を超えた場合、超過分が戻る
- 負担限度額認定:低所得の方が特養に入る場合、食費・居住費が減額される
- 親の不動産売却・生命保険解約:親本人の財産を介護費用に充てる選択
これらの制度はケアマネジャーに相談すれば、適用可否を一緒に検討してくれます。生活保護に対応した老人ホームもあるようです。「お金が足りない」という言葉は、堂々とケアマネに伝えてください。プロは、こういう相談こそ受けるためにいます。
8.4 介護費用は「見通し」を立てるだけで安心する

不思議なもので、人は「いくらかかるか分からない」状態が一番不安を感じます。「月いくらくらい、年でいくらくらい」という大まかな見通しを立てるだけで、心がぐっと落ち着きます。
ケアマネジャーは、ケアプランと一緒に「月の自己負担額の概算」を出してくれます。これを家族で共有し、半年に一度くらい見直していけば、十分です。介護費用の管理は「年単位の総額を準備する」より「月単位のキャッシュフローを把握する」感覚で臨むのがおすすめです。
9. STEP8 介護する側(あなた自身)の心身を守る

最後のSTEPは、あなた自身の話です。介護というものは、知らない間に自分を蝕みます。「自分を犠牲にしない介護」――これは精神論ではなく、長期戦を生き抜くための実利的な戦略です。
9.1 介護うつのサインを見逃さない

介護を始めて数ヶ月経ったあたりで、心身に変化が出る方が少なくありません。次のサインに気づいたら、早めに対処してください。
- 夜中に何度も目が覚める、寝つきが悪い
- 食欲が落ちた、または逆に食べ過ぎる
- 趣味や友人関係への関心が薄れた
- 「自分だけが頑張っている」と感じる頻度が増えた
- イライラしやすくなった、感情の起伏が激しい
こういうサインが出たら、ケアマネジャーや地域包括支援センターに「介護に疲れている」と率直に伝えてください。専門職は、本人の介護だけでなく、介護する家族のケアも視野に入れています。レスパイトケア(ショートステイの定期利用など)の仕組みも整っています。
9.2 仕事との両立:介護休業制度を知る

現役世代が介護に直面した場合、「仕事を辞めるべきか」という問いに必ず向き合います。結論から言うと、介護離職は最後の選択肢にしてください。経済的にも、キャリア的にも、後で必ず後悔します。
- 介護休業:通算93日まで取得可能。3回まで分割可。雇用保険から介護休業給付金(賃金の67%)が出る
- 介護休暇:年5日(要介護家族2人以上で年10日)。1日単位・半日単位・時間単位で取れる
- 所定外労働の制限:残業を免除してもらえる
- 時短勤務・フレックス:会社の制度を活用して柔軟な働き方に
会社の人事や上司に、まず一度相談してみてください。意外と、自分の職場でも使える制度があるものです。「親の介護があるから」と打ち明けることに躊躇するかもしれませんが、これからの時代、隠して両立する方が逆に難しいです。
9.3 自分の時間を確保する仕組みを作る

介護を「自分が頑張ればいい」というワンマン運営にすると、必ずどこかで破綻します。仕組みで自分の時間を確保する発想が大事です。
- ショートステイの定期利用(月1回・1週間など)で、介護からの「休息日」を確保する
- 兄弟姉妹・配偶者と週単位で役割を分担し、誰か一人に負荷が集中しないようにする
- 友人との時間、趣味、運動を捨てない。これらは「贅沢」ではなく「メンテナンス」
- 介護日記をつけて、「自分が何をしたか」を可視化し、頑張り過ぎていないかセルフチェック

介護は10年単位の長丁場です。自分が倒れたら、親も共倒れになるんですよ。だから、自分のメンテナンスは「贅沢」ではなく「義務」と思ってください。
10. よくある質問(FAQ)

記事の最後に、私が地域包括支援センターやケアマネジャーから何度も受けた質問、またブログを始めてから読者の方からよくいただく質問をまとめておきます。
- 地域包括支援センターは本当に無料ですか?
-
完全に無料です。何度相談しても費用はかかりません。公的機関ですので、特定の事業者の営業や勧誘もありません。中立的な立場で話を聞いてくれます。
- 親が「自分は元気だ」と言って相談を拒否します。どうすれば?
-
本人を連れて行く必要はありません。家族だけで地域包括支援センターに相談できます。実は、私の母も最初は強く拒否しました。家族だけで相談を進め、必要なサービスから少しずつ本人に提案していくのが現実的です。
- 仕事を辞めずに介護できますか?
-
多くの方が両立できています。介護休業(通算93日)、介護休暇(年5〜10日)、所定外労働の制限、時短勤務など制度がそろっています。会社の人事・上司に早めに相談し、ケアマネジャーと一緒に両立プランを設計しましょう。介護離職は最後の選択肢にしてください。
- 要介護認定が下りる前にサービスは使えますか?
-
使えます。「暫定プラン」という仕組みで、認定が下りる前提で先行的に介護サービスを利用できます。後で認定区分が確定したら、自己負担分の精算が行われます。詳しくはケアマネジャーに相談してください。
- 介護にかかる費用は最低いくら見ておけばいいですか?
-
大まかな目安として、在宅で月3〜10万円、施設で月8〜15万円程度です。認定区分・サービス内容・所得・地域によって変動します。高額介護サービス費の制度で月の自己負担に上限があるので、実際にはこれ以上かかるケースは限定的です。
- 遠方に住む親の介護はどう動けばいいですか?
-
親の住所を管轄する地域包括支援センターに電話するところは同じです。距離があるので、現地のケアマネジャーや訪問サービスを多めに組み合わせる「在宅型」、または「施設入居」が選択肢になります。月1回の訪問と、日々のLINE・電話での連絡で運用している家族も多いです。
11. まとめ 明日からあなたが踏み出す最初の一歩

ここまで、親の介護を始めるときに踏むべき8つのSTEPをお伝えしてきました。情報量は多かったかもしれませんが、覚えておいてほしいのは、たった一つのことです。
最初の一歩は、地域包括支援センターへの電話一本。それだけ。
その電話を起点に、要介護認定、ケアマネジャー、介護サービス、家族会議、費用の見通し、自分の心身を守る仕組み――必要な情報が、必要なタイミングで、ちゃんと手渡されていきます。日本の介護保険制度は、そう設計されています。
11.1 今日からできるTo-Doリスト

本記事を読み終えた後、明日から1週間でやれることを、To-Doリストにまとめました。スマホのメモアプリにコピーして、上から順にチェックを付けていってください。
- ☐ 親の状態を5つの観点(ADL・認知・健康・経済・住環境)で観察し、メモにまとめる
- ☐ 親の住所を管轄する地域包括支援センターを検索する
- ☐ 来週のうちに、その電話番号にダイヤルする
- ☐ 兄弟姉妹・配偶者にLINEで状況共有する(事実のみ、結論を急がない)
- ☐ かかりつけ医の医院名・連絡先を確認する
- ☐ 親の介護保険被保険者証の保管場所を確認する
11.2 介護が始まって1年経った今、振り返って思うこと

母の介護が始まって、1年が経ちました。1年経って、振り返って思うことがあります。
母は、もう自分の足で歩くことはできません。一緒に旅行に行くという、当たり前の時間は、たぶん戻ってこないでしょう。元気なうちに、もっとあちこち連れて行ってあげればよかった――そう反省しています。当時は気づかなかったこと、後回しにしていたことが、いくつもあります。後悔は、消えません。
けれど、良かったこともあったのではないか、と最近は考えるようにしています。母は今、施設で一人部屋に暮らしています。誰にも気兼ねなく、自分のペースで過ごせている――それも一つの形なのではないか、と。私自身、介護が始まってから、母のことを以前より考えるようになりました。お互いに、それぞれのいる場所で、幸せな時間を送れるようにと願っています。
毎週、面会に行っています。ケーキやプリンなど甘いものを持っていくと、母は嬉しそうな顔をして、ゆっくり食べてくれます。少し口の周りが甘くなった顔で、私の方を見て「美味しいね」と言ってくれる、あの時間。あれは間違いなく、幸せな時間です。
11.3 あなたへの最後の一言

準備できていなくても、大丈夫です。完璧な介護なんて、誰もしていません。介護は「家族の愛情でなんとかするもの」ではありません。制度と専門職と家族、この三者で進めるプロジェクトです。専門家と制度を頼ることは、親への愛情と、何ひとつ矛盾しません。
そしてもう一つ。あなたは、一人ではありません。同世代の多くが、いま、同じ道を歩いています。私もその一人です。明日、まず一本、電話してみてください。それだけで、世界は変わり始めます。

制度は「知っている人」だけの味方です。あなたはもう、知っている側に立ったんですよ。

最後まで読んで頂き、ありがとうございました。
本記事の注意事項(免責事項)
最後までお読みいただきありがとうございました。本記事の内容は筆者の個人的な見解や体験に基づくものであり、読者様の状況や環境によって最適な答えは異なります。情報を参考にされる際は、必ずご自身の判断でご活用ください。当ブログの情報を利用したことによるいかなる損害についても、筆者は一切の責任を負いかねますので、あらかじめご了承ください。

